Самой распространенной болезнью органов брюшной полости является холецистит — воспалительный процесс в желчном пузыре (ЖП). По данным ВОЗ, им страдает 10–15% населения планеты, но у большинства людей это нарушения временного характера, которые протекают бессимптомно и проходят самостоятельно.
Развитие воспаления в желчном пузыре часто связывают с неправильным питанием, малоподвижным образом жизни и гормональными перестройками. Но учитывая, что ежегодно растет число клинических случаев острого холецистита, которое сейчас уступает лишь острому аппендициту, возникла необходимость по-новому взглянуть на патогенез этой болезни и терапевтические подходы.
Содержание
Статистика распространенности
Основными факторами риска являются ожирение и беременность, поэтому женщины в 8 раз чаще страдают острым холециститом и в 4 раза чаще хроническим. Хотя с возрастом эти соотношения немного сглаживаются, особенно, когда речь идет о хроническом холецистите (ХХ), неофициально медики все равно называют его «женским» недугом. Также отмечено, что бескаменная форма чаще диагностируется в молодом возрасте (20–35 лет), а калькулезная (с мелкими конкрементами) — у людей старше 35 лет.
Ежегодно воспалительный процесс в желчном пузыре регистрируют у 5–6 миллионов человек. Из них 2 миллиона нуждается в операции по причине хронического калькулезного холецистита.
Необходимость глубинного исследования особенностей протекания и лечения болезни обусловлена еще и тем, что у 43,5% пациентов с хроническим холециститом развиваются вторичные патологии органов брюшной полости:
- панкреатит — 81,8%;
- язва луковицы двенадцатиперстной кишки — 20%;
- деструктивный процесс в желчевыводящих путях и желчном пузыре — 50%; у таких пациентов риск летальности при операции повышается с обычных 0,5–0,8% до 5–15%.
Этиология и стимулирующие факторы
К основным причинам развития болезни относят неправильный режим питания, множественные беременности, заболевания эндокринной системы, длительный прием гормональных препаратов, сахарный диабет и генетические аномалии.
Имеются данные, что может развиться склонность к холециститу и желчнокаменной болезни при употреблении питьевой воды с «отягощенным» составом, то есть с повышенной концентрацией тяжелых металлов. Но это все патогенные факторы, которые стимулируют развитие воспалительного процесса в желчном пузыре и могут играть роль «запускающего механизма». Точная этиологическая причина болезни все еще не установлена, и пока актуальными остаются такие гипотезы патогенеза:
- инфекционная — этой теории придерживается 70% медиков, ведь предположение о том, что изменение микрофлоры желчного пузыря вызывает деструктивный процесс, выглядит наиболее правдоподобно. Но даже среди приверженцев этой модели есть разногласия. Так, некоторые врачи считают, что только лямблиозная инвазия описывается ярко выраженным синдромом холецистита;
- «поджелудочная», или ферментативная — ввиду анатомической связи между желчным пузырем и поджелудочной железой можно предположить, что воспаления вызываются повреждающим действием ферментов последней. Такое мнение имеет место потому, что холецистопанкреатиты составляют 11,9% всех клинических случаев холециститов, а некоторые медицинские источники указывают на статистику 17–43%;
- клапанная — подразумевается, что основную роль в развитии патологии играет нарушение дуоденальной проходимости на фоне гипер- и гиподискинезии (нарушение сократительной функции ЖП). Вопрос о том, является сократительная дисфункция первичной или вторичной, до сих пор остается открытым;
- химическая — из-за какого-то сбоя гепатобилиарной системы изменяется биохимический состав желчи, и она становится настолько концентрированной, что может повреждать стенки желчного пузыря. Однако, это возможно лишь в сочетании с дискинезией, вызывающей застой кислот. Ведь при этом лецитин, содержащийся в желчи, под действием фосфолипазы преобразуется в лизолецитин — ядовитый концентрат, способный повреждать клеточные мембраны;
- аллергическая — эта теория пока не получила широкого распространения, поскольку подтверждается лишь сопутствующими нарушениями иммунологической реактивности при холецистите.
Многие врачи полагают, что острый и хронический холецистит вторичен, аргументируя это множественными сопутствующими патологиями органов ЖКТ.
Ферментативный, или «поджелудочный», холецистит сейчас считается одной из острых форм болезни, поскольку способы установления хронического течения пока не обозначены медиками. Это заболевание характеризуется одновременным нарушением оттока желчи и панкреатического сока с последующими воспалительными процессами.
В 1940 году было экспериментально доказано, что ферменты поджелудочной железы могут вызывать острый холецистит. Медики перевязали у животного желчный проток выше места впадения в него панкреатического протока, и это не вызвало никаких изменений. А вот перевязка ниже этого места приводила к смерти животного в течение 2–3 суток, причем на вскрытии в ЖП обнаруживались поджелудочные ферменты.
Согласно общей статистике, ферментативный холецистит встречается лишь у 1% пациентов. Однако, исследователи, занимающиеся именно этой проблемой, указывают, что число клинических случаев составляет 10–20%. В основе развития патологии лежит внутрипротоковая гипертензия, дискинезия ЖП, панкреатобилиарный рефлюкс и наличие в ЖП денатурированных белков, запускающих активацию ферментов поджелудочной железы.
Симптомы
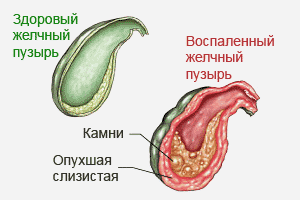
По структурно-морфологическим изменениям различают калькулезный и некалькулезный холецистит. Первый подразумевает воспаление стенок ЖП, ассоциированное с образованием конкрементов. Именно этот вид болезни наблюдается чаще всего (4 из 5 пациентов), так как основная группа риска — это люди старше 40 лет. В молодом возрасте воспалительный процесс проявляется без формирования камней, однако после 30 лет вероятность развития желчнокаменной болезни на фоне ХХ резко возрастает.
У 66% пациентов острый холецистит переходит в хронический.
По форме протекания недуг бывает острым и хроническим:
| Острый холецистит | |
|---|---|
| Катаральный |
|
| Флегмонозный |
|
| Гангренозный |
|
| Хронический холецистит | |||
|---|---|---|---|
| Общие симптомы (могут наблюдаться даже в период ремиссии) |
|
||
| Степень | Легкая | Средняя | Тяжелая |
| Число обострений в год | 1–2 | 3–4 | > 5 |
| Число печеночных колик в год | до 4 | 4–6 | > 6 |
При хроническом холецистите редко поднимается температура, так как это катаральный симптом. При ослаблении иммунитета может наблюдаться лишь субфебрильная температура в пределах 37,2°С. Если же она начала быстро расти, значит, под действием патогенных факторов развился очаг воспаления, при котором нередко бывает печеночная колика. Это острое осложнение наблюдается при калькулезной форме, когда конкременты размером более 10 мм начинают мигрировать в желчевыводящие протоки, механически препятствуя отделению кислот. Как только поднялась температура, и начались интенсивные боли, необходимо сразу вызвать скорую помощь.
При холецистите желчь застаивается, сгущается и приобретает темный цвет. Такие пациенты склонны к перепадам настроения, из-за чего их еще во времена Гиппократа называли людьми с «черной желчью».
Желтушный окрас кожных покровов не характерен для клинической картины хронического холецистита, и частота наблюдения такого симптома не более 5%. Однако, при остром воспалении желчного пузыря он встречается у 85% пациентов. Еще у 5% — механическая желтуха выявляется лабораторными методами, а у оставшихся 10% — в анамнезе имеются данные о краткосрочных эпизодах пигментации.
Интересно, что соматоформные расстройства являются ведущим синдромом у многих пациентов с холециститом (26,1%). Наиболее ярко проявлялось ипохондриальное состояние: тревожность, слезливость, эмоциональная лабильность, чрезмерная драматизация происходящих событий, низкая оценка своих творческих, физических и интеллектуальных возможностей, а также пассивная жизненная позиция.
Среди мужчин, страдающих хроническим холециститом, число пациентов с астеническими проявлениями на 24% меньше, чем среди женщин.
Осложнения
Длительное отсутствие лечения холецистита приводит к развитию вторичных заболеваний органов ЖКТ. Чаще всего это:
- перихолецистит — воспаление брюшной ткани, покрывающей ЖП. При развитии осложнения появляются трудности при хирургическом удалении ЖП, так как его тяжело отделить от печеночных тканей;
- холангит — воспаление желчных протоков, возникающее из-за инфекционной инвазии на фоне хронического холецистита;
- холецистопанкреатит — одновременное воспаление желчного пузыря и поджелудочной железы;
- реактивный гепатит — токсичное отравление клеток печени, протекающее на фоне длительного хронического воспалительного процесса;
- дуоденит – воспаление слизистой оболочки двенадцатиперстной кишки.
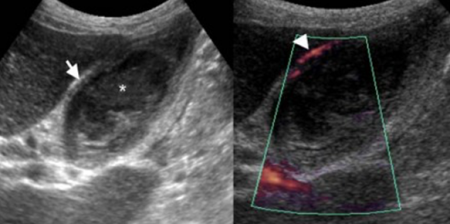
Диагностика
Установление диагноза осуществляется на основе данных первичного осмотра и результатов лабораторного и инструментального обследования:
| Метод | Что указывает на холецистит? |
|---|---|
| Осмотр |
|
| Холецистография |
|
| УЗИ, КТ, МРТ |
|
| Клинический анализ крови |
|
| Биохимический анализ крови |
|
| Дуоденальное зондирование |
|
Установить наличие воспаления желчного пузыря несложно, а вот с определением его причины бывают трудности.
Первая помощь
При обострении хронического калькулезного холецистита очень важно правильно оказать первую помощь до приезда врача, чтобы максимально снизить болевые ощущения пациента. Для этого нужно:
- положить человека на кровать и обеспечить ему покой;
- на правое подреберье положить холодный компресс;
- не давать больному еду и воду;
- не стоит давать человеку какие-либо лекарства, но если боли невыносимые, то разрешается одна таблетка но-шпы или папаверина.
Лечение
Вопрос, как лечить желчный пузырь, решается после установления типа холецистита. При обострении бескаменной формы и легкой калькулезной, когда размер конкрементов не превышает 10 мм в диаметре, можно обойтись консервативной терапией. Она заключается в соблюдении таких рекомендаций:
- антибиотики или антипаразитарные средства в зависимости от вида инфекции;
- спазмолитики для устранения болевого симптома;
- по показаниям врача могут назначаться желчегонные средства и препараты для улучшения моторной функции ЖП, если нет риска развития печеночной колики;
- ферменты и биотики, стимулирующие работу кишечника;
- препараты, устраняющие астенический синдром и вегетативные расстройства;
- минеральные воды, диета и физиотерапия.
Если же у пациента обнаружены крупные конкременты, то необходима резекция ЖП.
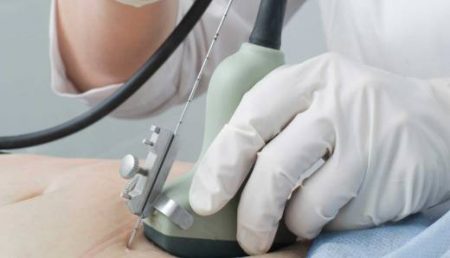
Пункция — альтернатива резекции?
Операбельное удаление желчного пузыря является основным методом лечения калькулезного холецистита, хотя многие медики стараются устранить воспаление желчного пузыря неинвазивными средствами. Создание альтернативной терапии необходимо ввиду невозможности проведения срочной операции у определенной группы пациентов. Это беременные женщины и пожилые люди со множественными сопутствующими недугами, а ведь именно они составляют треть всех больных холециститом.
Одним из новых методов лечения является пункция желчного пузыря. Во время процедуры, выполняемой под местной анестезией, в правое подреберье вводится длинная игла, с помощью которой из ЖП вытягивается мутная желчь и гной. После этого полость ЖП промывается новокаином и антибиотиками. Удаленное содержимое обязательно отправляется в лабораторию для высевки бактериологической микрофлоры. Интересно, что у 90% пациентов обнаруживается кишечная палочка. На следующий день после пункции проводится УЗИ-контроль для подтверждения эффективности процедуры.
Практика показывает, что 85% пациентов с острым холециститом без крупных конкрементов для купирования болезни достаточно проведения одной пункции и консервативной терапии. Но некоторым больным необходимо 2–4 процедуры. Общий срок госпитализации с момента поступления по причине острого воспаления ЖП составляет 10–14 дней. Лечение острого холецистита пункцией эффективно на ранних стадиях болезни. А для пожилых пациентов — это возможность отложить плановую операцию по резекции ЖП до момента устранения сопутствующих патологий, не позволяющих провести хирургическое вмешательство.
Лапароскопия
К сожалению, для большинства больных консервативное лечение желчного пузыря является скорее подготовкой к лапароскопии — операции по удалению ЖП через небольшие разрезы. Медикаментозное лечение достаточно дорогое и не всегда эффективное, поскольку вероятность рецидива достигает 80%. Несмотря на масштабные исследования по созданию неинвазивных терапевтических средств, многие медики уверены, что лапароскопию нужно проводить как можно раньше после постановки диагноза.
Практика показывает, что 50–70% пациентов, которые консервативно лечили хронический холецистит более 10 лет, все равно попадают в больницу с необходимостью хирургического вмешательства. Причем у них операция проходит сложнее, так как часто развивается гангрена стенки ЖП, рубцы, спайки, абсцессы и общий инфильтрат. Все это вызывает определенные сложности, например, у некоторых больных невозможно отделить стенку ЖП, оставляя нетронутой печень.
Технические трудности проведения лапароскопии наблюдаются у пациентов, получавших консервативную терапию больше 10 лет, и у больных, у которых острый период холецистита длился дольше 6 дней.
Лечебное питание
После постановки диагноза правильное питание должно стать образом жизни. При консервативном лечении оно позволяет предотвратить приступы обострения, а после резекции ЖП диета показана для профилактики осложнений в других органах ЖКТ.
Поскольку при отсутствии желчного пузыря кислоты скапливаются в протоках, необходимо дробно и часто питаться, чтобы они не застаивались и своевременно выводились. При этом существует ряд ограничений:
- нужно отказаться от горячей и холодной пищи, включая напитки;
- алкоголь находится под полным запретом;
- питаться надо 5–6 раз в день небольшими порциями;
- ежедневно нужно выпивать 2–2,5 л жидкости (вода, отвар шиповника, травяной чай, компот);
- потребление соли надо ограничить до 6–10 г, так как она задерживает в организме жидкость, что приводит к загустеванию и застою желчи;
- надо отказаться от солений, копченостей, жирного мяса, свежей сдобы, шоколада и овощей, которые тяжело перевариваются и стимулируют желчеобразование (грибы, щавель, чеснок, шпинат, бобовые).
Более детально об особенностях питания при хроническом и остром холецистите можно узнать из диеты Певзнера (стол №5).
Домашние средства
Некалькулезное воспаление желчного пузыря можно лечить и народными средствами, но нужно понимать, что они являются вспомогательным, а не этиологическим лекарством. Поэтому все равно необходимо обратиться к врачу, чтобы предотвратить возможные осложнения. А для общего улучшения работы ЖП и профилактики обострений фитотерапия очень полезна.
Специалисты советуют употреблять свежие овощные соки, натуральные компоты (особенно полезен компот из диких груш), отвар кукурузных рылец и травяные сборы: мята, мелисса, корень цикория, спорыш и др.